La disnea paroxística nocturna es un trastorno respiratorio que provoca una repentina dificultad para respirar durante el sueño. A menudo asociada con enfermedades cardíacas, esta condición puede generar angustia y afectar significativamente la calidad del sueño. En este artículo, exploramos las causas subyacentes de la disnea paroxística nocturna, identificamos sus síntomas más comunes y discutimos las opciones de tratamiento disponibles para manejar y mejorar este preocupante síntoma.
Causas de la disnea paroxística nocturna
La disnea paroxística nocturna es una sensación repentina de dificultad para respirar que ocurre durante el sueño y despierta al individuo. Este fenómeno puede estar relacionado con diferentes condiciones subyacentes que afectan la función cardiopulmonar. Es importante identificar las causas específicas para poder implementar tratamientos eficaces y mejorar la calidad de vida del paciente.
Las principales causas de disnea paroxística nocturna pueden dividirse en tres categorías principales: condiciones cardíacas, problemas pulmonares y factores de estilo de vida. A continuación, se detallan cada una de estas categorías para proporcionar una comprensión más clara de esta afección compleja.
Condiciones cardíacas
Una de las causas más comunes de la disnea paroxística nocturna está relacionada con problemas cardíacos. Cuando el corazón no puede bombear la sangre de manera eficaz, se produce una acumulación de líquido en los pulmones, conocida como edema pulmonar. Esta acumulación de líquido puede provocar dificultad para respirar, especialmente durante la noche cuando el paciente está acostado.
Entre las condiciones cardíacas que pueden causar disnea paroxística nocturna se incluyen:
- Insuficiencia cardíaca: Una condición en la que el corazón no puede bombear suficiente sangre para satisfacer las necesidades del cuerpo.
- Enfermedad de las válvulas cardíacas: Problemas con las válvulas del corazón que afectan su capacidad para funcionar correctamente.
- Cardiomiopatía: Enfermedades del músculo cardíaco que pueden afectar la capacidad del corazón para bombear sangre.
El diagnóstico y tratamiento de estas condiciones subyacentes son cruciales para aliviar los síntomas de la disnea paroxística nocturna y mejorar la función cardíaca general.
Problemas pulmonares
Además de las condiciones cardíacas, los problemas pulmonares también pueden desempeñar un papel significativo en la disnea paroxística nocturna. Enfermedades que afectan la estructura y función de los pulmones pueden aumentar la dificultad para respirar.
Algunos de los problemas pulmonares que pueden contribuir a esta afección incluyen:
- Asma: Una enfermedad crónica que causa inflamación y estrechamiento de las vías respiratorias.
- Enfermedad pulmonar obstructiva crónica (EPOC): Un grupo de enfermedades pulmonares que bloquean el flujo de aire y dificultan la respiración.
- Neumonía: Infección que inflama los sacos aéreos en uno o ambos pulmones y puede llenarlos de líquido o pus.
El tratamiento de estas condiciones pulmonares puede incluir medicamentos, terapias respiratorias y cambios en el estilo de vida para gestionar mejor los síntomas y mejorar la capacidad respiratoria.
Factores de estilo de vida
Finalmente, los factores de estilo de vida también pueden influir significativamente en la aparición de la disnea paroxística nocturna. Hábitos y elecciones diarias pueden agravar o mitigar los síntomas.
Algunos factores de estilo de vida que pueden contribuir incluyen:
- Obesidad: El exceso de peso puede ejercer presión sobre el diafragma y los pulmones, dificultando la respiración.
- Consumo de alcohol y tabaco: Estas sustancias pueden afectar negativamente la función del corazón y los pulmones.
- Falta de ejercicio: La inactividad física puede debilitar los músculos respiratorios y cardíacos, empeorando los síntomas.
Adoptar un estilo de vida más saludable, que incluya una dieta balanceada, ejercicio regular y la eliminación de hábitos perjudiciales, puede ser una estrategia efectiva para reducir la disnea paroxística nocturna.
La disnea paroxística nocturna puede ser un síntoma alarmante, pero entender sus causas y trabajar con un profesional de la salud para abordar los factores subyacentes puede llevar a mejoras significativas en la calidad de vida. Te invitamos a seguir explorando nuestros artículos para aprender más sobre la salud cardiopulmonar y otros temas relacionados.
Síntomas de la disnea paroxística nocturna
La disnea paroxística nocturna es una condición que se caracteriza por episodios repentinos de dificultad para respirar durante la noche. Estos episodios pueden ser alarmantes y afectar significativamente la calidad de vida y el descanso del paciente. Es importante identificar los síntomas asociados para recibir el tratamiento adecuado y mejorar la calidad del sueño.
Los síntomas de la disnea paroxística nocturna a menudo se presentan al estar acostado y pueden despertar abruptamente a la persona. La gravedad y frecuencia de estos síntomas pueden variar, y es fundamental estar atentos para buscar ayuda médica a tiempo. A continuación, se describen algunos de los síntomas más comunes.
Dificultad para respirar durante la noche
Uno de los síntomas más angustiantes de la disnea paroxística nocturna es la dificultad para respirar que ocurre durante la noche. Esta dificultad puede ser tan intensa que obliga a la persona a sentarse o pararse para poder respirar con mayor facilidad. Es común que se presenten ataques de disnea de forma repentina y sin previo aviso.
La sensación de falta de aire puede ser acompañada por una opresión en el pecho y palpitaciones, lo que aumenta la ansiedad y el malestar. Estos episodios pueden durar de unos pocos minutos a varias horas, y la necesidad de oxígeno adicional puede ser necesaria en casos graves.
Sensación de sofoco
La sensación de sofoco es otro síntoma característico de la disnea paroxística nocturna. Durante un ataque, el paciente puede sentir que no puede obtener suficiente aire, incluso realizando esfuerzos para respirar profundamente. Este sofoco repentino puede ser extremadamente perturbador y provocar un estado de pánico.
El sentimiento de asfixia puede ser tan agudo que el paciente se despierta abruptamente y busca aire desesperadamente. Esta experiencia es frecuentemente descrita como aterradora y puede llevar a evitar acostarse temprano por miedo a un nuevo episodio.
Tos seca y persistente
Una tos seca y persistente durante la noche es también un síntoma común en personas que sufren de disnea paroxística nocturna. Esta tos puede empeorar al estar en posición horizontal y mejorar al incorporarse. El acto de toser puede ser un reflejo del cuerpo para intentar despejar las vías respiratorias y obtener más aire.
La persistencia de la tos nocturna puede interrumpir significativamente el sueño, contribuyendo a la fatiga diurna y la irritabilidad. A menudo, esta tos no está acompañada de producción de flema, lo que la diferencia de otras condiciones respiratorias.
Si has identificado alguno de estos síntomas en ti mismo o en alguien cercano, es fundamental buscar atención médica para un diagnóstico adecuado y tratamiento oportuno. La disnea paroxística nocturna puede ser una señal de otras condiciones subyacentes que requieren intervención.
Te invitamos a explorar otros artículos en nuestro sitio web para obtener más información sobre condiciones respiratorias y mejorar tu salud y bienestar general.
Diagnóstico de la disnea paroxística nocturna
La disnea paroxística nocturna (DPN) es una afección caracterizada por episodios repentinos de dificultad respiratoria que ocurren durante la noche y pueden despertar al paciente del sueño. Es crucial realizar un diagnóstico preciso para entender la causa subyacente y proporcionar el tratamiento adecuado. Este diagnóstico se basa en una combinación de evaluación médica inicial, pruebas diagnósticas y monitoreo del sueño.
La identificación temprana de la DPN es fundamental ya que puede estar asociada con diversas condiciones médicas como insuficiencia cardíaca congestiva, apnea obstructiva del sueño y enfermedades pulmonares. Un diagnóstico certero puede mejorar significativamente la calidad de vida del paciente y reducir el riesgo de complicaciones serias.
Evaluación médica inicial
El primer paso en el diagnóstico de la DPN es una evaluación médica exhaustiva. Esta incluye una detallada historia clínica en la que se recogen datos sobre la frecuencia, duración y severidad de los episodios de disnea nocturna, así como cualquier otro síntoma asociado. Durante la consulta, el médico también realizará un examen físico completo con énfasis en el sistema cardiovascular y respiratorio. Esto puede incluir la auscultación del pecho, la verificación de edema periférico y la evaluación de signos de insuficiencia cardíaca.
Pruebas diagnósticas
Tras la evaluación inicial, se pueden recomendar varias pruebas diagnósticas para confirmar la presencia de DPN y determinar su causa subyacente. Estas pruebas pueden incluir:
- Radiografía de tórax: para visualizar el tamaño y la forma del corazón y los pulmones, y detectar cualquier anomalía.
- Electrocardiograma (ECG): para evaluar la función cardíaca y detectar arritmias o signos de isquemia.
- Ecocardiograma: para obtener imágenes detalladas del corazón y evaluar su función y estructura.
- Pruebas de función pulmonar: para medir la capacidad respiratoria y detectar posibles enfermedades pulmonares.
El uso de estas pruebas permite a los médicos tener una visión más clara de la situación del paciente y, en consecuencia, diseñar un plan de tratamiento adecuado.
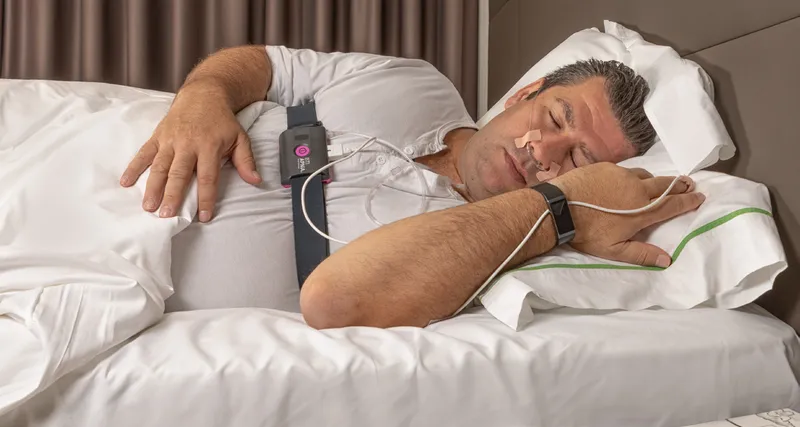
Monitoreo del sueño
El monitoreo del sueño es otra herramienta crucial en el diagnóstico de la DPN. Esta suele incluir un estudio de sueño (polisomnografía) realizado en un centro especializado o mediante equipos portátiles en el hogar. Durante este estudio, se monitorean varias variables fisiológicas, como la actividad cerebral, los movimientos oculares, la actividad muscular, la frecuencia cardíaca y la saturación de oxígeno.
Los resultados de la polisomnografía pueden ayudar a identificar la presencia de apnea del sueño u otros trastornos del sueño que podrían estar contribuyendo a los episodios de disnea nocturna. En algunos casos, se puede recomendar el uso de dispositivos de presión positiva continua en las vías respiratorias (CPAP) para mantener las vías respiratorias abiertas durante el sueño.
El manejo adecuado y el monitoreo de la DPN requieren de un enfoque multidisciplinario, involucrando a cardiólogos, neumólogos y especialistas en sueño para asegurar el mejor tratamiento posible. Si te ha interesado este artículo sobre la disnea paroxística nocturna, te invitamos a leer otros artículos en nuestro sitio donde encontrarás información valiosa sobre diversas condiciones médicas y tratamientos avanzados.
Tratamiento de la disnea paroxística nocturna
La disnea paroxística nocturna es una condición en la cual una persona experimenta episodios de dificultad para respirar durante la noche. Estos episodios suelen despertar al paciente de su sueño y pueden ser aterradores. El tratamiento efectivo de esta condición requiere un enfoque integral que abarque múltiples aspectos de la salud del paciente.
Para manejar adecuadamente la disnea paroxística nocturna, es crucial identificar y tratar las condiciones subyacentes que puedan estar contribuyendo a los episodios. Esto puede incluir la insuficiencia cardíaca, la apnea del sueño y otras afecciones respiratorias. Además, los cambios en el estilo de vida y la medicación adecuada pueden desempeñar un papel clave en la gestión de esta condición.
A continuación, exploraremos las diversas estrategias de tratamiento para la disnea paroxística nocturna, desde modificaciones en el estilo de vida hasta el uso de medicamentos y el tratamiento de condiciones subyacentes.
Cambios en el estilo de vida
Implementar cambios en el estilo de vida puede tener un impacto significativo en la reducción de los episodios de disnea paroxística nocturna. Una de las principales recomendaciones incluye la adopción de una posición de sueño adecuada. Dormir con la cabeza elevada puede ayudar a reducir la acumulación de líquido en los pulmones y facilitar la respiración.
Además, es importante incorporar una dieta equilibrada y baja en sodio para evitar la retención de líquidos y disminuir la carga cardíaca. Algunos consejos incluyen:
- Evitar alimentos altamente procesados
- Consumir frutas y verduras frescas
- Limitar la ingesta de sal
Mantener un peso saludable también es crucial, ya que el exceso de peso puede agravar los problemas respiratorios y cardíacos. La actividad física regular, adaptada a las capacidades de cada individuo, puede ayudar a mejorar la función cardiovascular y respiratoria.
Medicación
El uso de medicamentos puede ser necesario para controlar los síntomas de la disnea paroxística nocturna. En los casos en que la insuficiencia cardíaca sea una causa subyacente, los diuréticos pueden ser prescritos para reducir la acumulación de líquido en el cuerpo. Estos medicamentos ayudan a disminuir la presión en los pulmones y pueden aliviar la dificultad para respirar.
Los inhibidores de la ECA (enzima convertidora de angiotensina) y los betabloqueadores son otros medicamentos que pueden ser utilizados para mejorar la función cardíaca y controlar los episodios de disnea. Es fundamental seguir las indicaciones del médico y no interrumpir el tratamiento sin su consentimiento.
En casos de apnea del sueño, el uso de un dispositivo CPAP (presión positiva continua en las vías respiratorias) puede ser recomendado. Este dispositivo mantiene las vías respiratorias abiertas durante el sueño, lo que puede prevenir los episodios de disnea.
Tratamiento de las condiciones subyacentes
El tratamiento exitoso de la disnea paroxística nocturna a menudo depende de la identificación y tratamiento de las condiciones subyacentes. La insuficiencia cardíaca es una causa común, y su manejo puede incluir una combinación de medicación, cambios en el estilo de vida y, en algunos casos, intervenciones quirúrgicas.
La apnea del sueño también debe ser abordada adecuadamente. Además del uso de dispositivos CPAP, se pueden considerar otros tratamientos como la pérdida de peso, la cirugía para corregir obstrucciones en las vías respiratorias y el uso de aparatos orales que mantienen la vía respiratoria abierta.
Otras condiciones respiratorias, como el asma o la enfermedad pulmonar obstructiva crónica (EPOC), también pueden contribuir a la disnea paroxística nocturna. En estos casos, el tratamiento puede incluir broncodilatadores, corticosteroides y medidas para evitar los desencadenantes.
Abordar las causas subyacentes y seguir un plan de tratamiento integral puede mejorar significativamente la calidad de vida de quienes padecen disnea paroxística nocturna. Si deseas aprender más sobre temas relacionados, te invitamos a leer nuestros otros artículos.

Soy Francina Ciperez, una odontóloga barcelonesa con diez años de experiencia en implantología dental. Me gradué de la Universidad de Barcelona y he perfeccionado mis habilidades en prestigiosas clínicas y centros de investigación. Me apasiona la precisión y la dedicación a la salud bucodental de mis pacientes. En 2023, fundé «Biblioteca Dental», un blog donde comparto mis conocimientos y los avances en odontología, brindando consejos y novedades del sector. Mi pasión por la educación y la innovación me convierte en una referente en mi campo.